Остеохондроз – це хронічна патологія хребта, першопричиною якої є дегенеративні зміни міжхребцевого диска. При прогресуванні хвороби до патологічного процесу також залучаються інші структури хребетного стовпа — тіла хребців, міжхребцеві суглоби, зв'язки тощо.
Захворювання схильні люди різного віку. Ще недавно остеохондроз вважався долею літніх людей, проте останнім часом виявляється збільшення частоти випадків цього захворювання і серед молоді. Захворюють однаково часто і жінки, і чоловіки.
Чому виникає остеохондроз?
Щоб краще зрозуміти, що таке остеохондроз, необхідно коротко зупинитися на причинах і механізм його появи.
Формування патологічних змін при остеохондрозі хребта відбувається повільно. Від початку патологічного процесу в міжхребцевому хрящі до маніфестації перших симптомів остеохондрозу часто минають роки.
Причини остеохондрозу
На здоров'я хребта безпосередній вплив має безліч негативних факторів. Якщо їхня дія здійснюється протягом тривалого часу, то результатом цього є поява патологічних змін у структурах хребта. А це сприяє формуванню остеохондрозу.
Наприклад, що таке остеохондроз, добре відомо людям, які ведуть малоактивний спосіб життя, з надмірною вагою. Надмірні фізичні навантаження, травми спини та шиї, деякі соматичні захворювання також можуть призвести до розвитку цієї патології. А обтяжена спадковість та літній вік є прямими факторами, що ведуть до розвитку дегенеративного ураження хрящової тканини дисків.
Як розвивається остеохондроз?
Механізм розвитку (або патогенез) остеохондрозу все ще залишається спірним та недостатньо вивченим. Найімовірніше, що це захворювання формується з урахуванням обмінних порушень, що у структурах хребетного стовпа.
При впливі несприятливих факторів відбуваються часто незворотні зміни хрящової тканини міжхребцевого диска, з подальшим його руйнуванням (або деструкцією).
Патологічний процес потім поширюється також на кісткову тканину хребця з розвитком його деформації та незворотних змін оточуючих структур.
Поява подібних змін у міжхребцевому диску прямо залежить від його анатомічних нюансів:
- Хрящова тканина не має власної системи кровопостачання. Її харчування забезпечує кісткова тканина сусідніх хребців. Тому при порушеннях кровообігу внаслідок недостатнього або, навпаки, надлишкового фізичного навантаження на хребет страждає і харчування хряща.
- Також у хрящі відсутні і нервові волокна. Отже, при функціональному навантаженні міжхребцевого диска передача нервового імпульсу, що запускає активацію метаболізму, буде невчасною.
- Здатність до самовідновлення (регенерації) хрящової тканини міжхребцевого диска уповільнена через її структурні особливості.
Також є й інші фактори, які явно сприяють розвитку дегенеративних процесів у хрящовій тканині міжхребцевих дисків та формуванню остеохондрозу.
Етапність патологічних змін
На підставі сучасних даних про патогенез цієї патології, можна умовно виділити кілька стадій дегенеративного процесу в міжхребцевому диску. Етапи остеохондрозу хребта:
- Початковий. Хрящова тканина диска зазнає структурних змін при механічних впливах – виникає її дисфункція. Характерна поява на поверхні диска тріщин, різних за розмірами та глибиною. Згодом ці тріщини трансформуються у випинання (грижі).
- Проміжний. Характеризується появою нестабільності ураженої області хребетного стовпа внаслідок патологічної рухливості хребців. При цьому порушується одна з основних функцій хребта – захисна. Нервові та судинні стовбури, що проходять у його кісткових каналах, стають уразливими. Розвивається яскрава клінічна симптоматика захворювання.
- Кінцевий. Відбувається заміна ураженої хрящової тканини грубішої та щільнішої фіброзної. При цьому зникають міжхребцеві грижі. А на зміну патологічної рухливості хребців приходить різке обмеження їхньої рухливості. Часто виникає звуження хребетного каналу з недостатнім розвитком проявів здавлення сегментів спинного мозку.
Отже, кожної стадії хвороби характерно наявність своїх, специфічних симптомів, що, безсумнівно, грає ключову роль виборі методів лікування остеохондрозу.
Клінічні прояви
Ознаки остеохондрозу хребта виникають у міру змін у кістковій тканині хребців. Хворий досить тривалий час може пред'являти жодних скарг.
Хвороба характеризується хронічним перебігом, при цьому фази загострення та ремісій змінюють одна одну.
Часто загострення остеохондрозу виникає при впливі провокуючих факторів: фізичне перенапруга, переохолодження, тривале перебування у незручній позі, наприклад, уві сні або під час роботи тощо.
Існує безліч симптомів цього захворювання, які залежать від локалізації патологічного процесу та виразності структурних змін хрящової та кісткової тканини. Всі ці симптоми можна згрупувати у кілька синдромів. Досить часто вони комбінуються.
Корінцевий синдром
Зустрічається практично у всіх хворих із остеохондрозом хребта. У виникненні цього синдрому грає роль здавлення (компресія) патологічно зміненими структурами хребта корінців спинномозкових нервів.
Основною ознакою корінцевого синдрому є біль, який у значній кількості випадків здатний до поширення (іррадіації) у процесі іннервації відповідного корінця. Характерне іррадіювання болю протягом зверху донизу. Наприклад, при поразці поперекового відділу - болить сідниця і віддає в ногу.
Інтенсивність болю збільшується при поворотах тулуба або шиї, фізичному навантаженні. Больові відчуття характеризуються, як ріжучі, що тягнуть, печуть.
Також, поряд з больовим синдромом, у ураженій ділянці часто розвиваються симптоми порушення чутливості за типом її збільшення (гіперестезія), а також спостерігається розлади чутливості, оніміння.
Чи хвороба прогресує, і причина компресії не ліквідована, то гіперестезія змінюється гіпостезією (зниженням чутливості), яка часто супроводжується симптомами випадання функцій ураженого спинномозкового корінця.
Спинальний синдром
Такий синдром розвивається внаслідок компресії спинного мозку. Найчастіше причиною такого здавлення є міжхребцева грижа.
З'являється наростаюче зменшення чутливості, реакції на температурні та больові подразники. Розвивається прогресуюча м'язова слабкість як у кінцівках, і тулуба. Нерідко формуються паретичні чи паралітичні симптоми.
Вегетативно-судинний синдром

Цей синдром найчастіше розвивається при шийній та шийно-грудній локалізації остеохондрозу хребта.
Причиною виникнення судинних порушень при остеохондрозі є рефлекторний спазм або механічне здавлення великих судин, що проходять у кісткових каналах хребта. При цьому можуть розвиватися різні симптоми, що нагадують ішемічне порушення кровообігу головного мозку або магістральних артерій кінцівок. Це часто спричиняє діагностичні помилки.
Крім цього, часто розвиваються різні вегетативні порушення. Найбільш яскраво вони проявляються у жінок (емоційна лабільність, розлади сну, порушення менструального циклу тощо).
Вісцеральний синдром
Характеризується виникненням болю в проекції серця, органів шлунково-кишкового тракту і т. д. Часто такі хворі довго і абсолютно безуспішно лікуються з приводу будь-яких соматичних захворювань.
Наприклад, при ураженні грудного відділу можуть виникати болі за грудиною, що нагадують такі при стенокардії. Нерідко у своїй виникає рефлекторне відчуття серцебиття.
Принципи діагностики
Крім характерних симптомів, у визначенні хвороби та постановці важливу роль мають додаткові методи обстеження – рентгенографія хребта, комп'ютерна та магнітно-ядерна томографія.
За показаннями проводяться інші методи, наприклад, ЕЕГ, ЕКГ, доплерографічне сканування судин тощо.
Лікування остеохондрозу
Терапія остеохондрозу хребта полягає у комплексному підході. При виборі тієї чи іншої методики лікування слід оцінити рівень ураження структур хребетного стовпа, характер і вираженість клінічних проявів, а також стадію перебігу захворювання (загострення або ремісія).
Велику роль у терапії остеохондрозу хребта відіграють і профілактичні заходи, спрямовані на зменшення частоти загострень захворювання та збереження структури хребців та міжхребцевих дисків.
Тактика під час загострення
Важливою умовою лікування захворювання на цей період є створення спокою ураженої області хребта. Для цього хворому призначається постільний режим із застосуванням різних пристроїв для створення нерухомості ураженому хребтовому сегменту.
У деяких випадках потрібна госпіталізація у неврологічне відділення.
Медикаментозне лікування
Для зниження інтенсивності больових відчуттів при остеохондрозі призначаються різні медикаменти:
- нестероїдні протизапальні засоби (НПЗЗ);
- аналгетичні;
- міорелаксуючі препарати.
За відсутності ефекту їх застосування доцільно призначення блокад іннервації ураженої області із застосуванням місцевих анестетиків.
При шийній локалізації остеохондрозу часто розвиваються порушення кровообігу головного мозку. Для зменшення таких проявів призначаються препарати, що покращують мозковий кровообіг. Також необхідно застосування симптоматичних засобів – усунення нудоти та блювання, поліпшення вестибулярних порушень тощо.
Крім цього, доцільним є призначення вітамінних препаратів (особливо, групи B), антиоксидантів та деяких інших.
Фізіотерапевтичні процедури
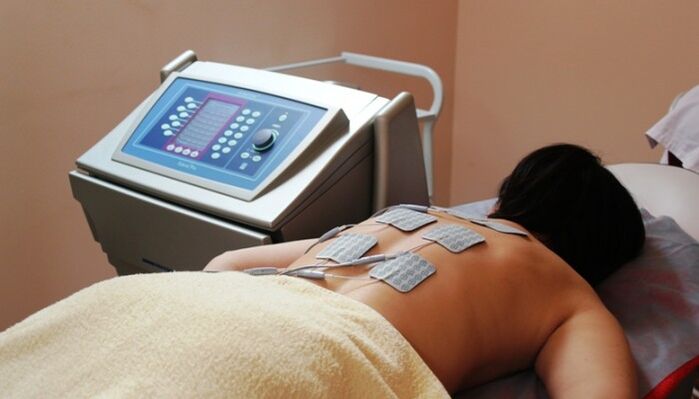
При остеохондрозі широке застосування набуло лікування фізичними факторами. Різні методи фізіолікування застосовуються як при загостренні, так і у фазу ремісії захворювання:
- У гострому періоді застосовується ультрафіолетове опромінення, лікування електромагнітними полями (УВЧ), діадинамічним струмом та ін.
- У фазу ремісії призначається електрофорез з різними препаратами, індуктотермія, ультразвук та різноманітні види бальнеолікування.
Тактика у фазу ремісії
Після стихання гострих проявів хвороби лікування захворювання продовжується. Мета такої терапії – зменшити частоту загострень та сприяти регенерації кісткової та хрящової тканини хребта.
Триває медикаментозне лікування, призначене при гострій фазі захворювання. У цей період можуть застосовуватися хондропротектори – засоби, що покращують стан хряща.
Крім фізіотерапевтичних методів, застосовується також масаж та лікувальна фізкультура.
Масаж

Основна дія масажу спрямована на покращення кровообігу у ураженій ділянці та зміцнення м'язового корсету. Також професійне виконання масажних рухів дозволяє зняти спазм м'язів, що зазвичай супроводжує цю патологію.
Саме тому проводити масаж повинен спеціально підготовлений фахівець, який досконало володіє цим методом лікування. Неправильно або безграмотно проведений масаж може призвести до розвитку ускладнень або загострення захворювання.
Лікувальна фізкультура (ЛФК)
Дозовані та спеціально підібрані фізичні вправи становлять основу ЛФК. Комплекс таких занять підбирається лікарем індивідуально кожному за хворого. Принципом підбору вправ ЛФК є зниження фізичного навантаження на уражену область хребта.
Дія лікувальної фізкультури спрямована на поліпшення кровопостачання та лімфоструму ураженої області, зміцнення м'язової тканини.
Такі вправи слід виконувати щодня. Зазвичай спочатку проводяться індивідуальні або групові заняття з інструктором, потім хворий може виконувати комплекс вправ і самостійно в домашніх умовах.
Профілактика загострень
Профілактичні заходи загострень остеохондрозу хребта спрямовані на усунення всіх факторів, що провокують:
- Потрібно стежити за правильною поставою та позою під час тривалого стояння та сидіння.
- При тривалій статичній напрузі (наприклад, роботі за комп'ютером) корисно влаштовувати регулярні перерви, під час яких виконувати розминку або комплекс вправ, рекомендований лікарем.
- Слід уникати переохолодження.
- Важливо правильно спати при остеохондрозі, подбати про місце для сну - матрац і подушку. В ідеалі вони повинні бути ортопедичними.
- Обов'язковим є зниження надлишкової маси тіла та своєчасна корекція супутньої соматичної та ендокринної патології.
А при появі найменших симптомів захворювання хребта не слід зволікати з відвідуванням лікаря. Адже чим раніше розпочато лікування остеохондрозу хребта, тим кращі його результати.













































